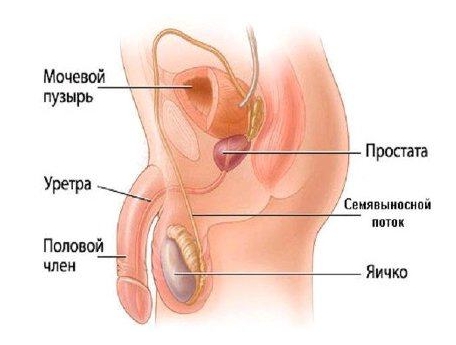
Простатит — это распространенное воспалительное заболевание предстательной железы, которое часто встречается у мужчин. Хотя это состояние может быть вызвано различными факторами, наиболее часто его причиной являются бактериальные инфекции. Простатит может привести к неприятным симптомам и оказать негативное влияние на качество жизни пациента.
Важно иметь возможность распознать симптомы простатита, чтобы можно было принять меры и проконсультироваться с врачом. Некоторые из общих признаков, указывающих на возможное присутствие простатита, включают боль или дискомфорт в мошонке или промежности, частое и болезненное мочеиспускание, учащенное мочеиспускание ночью, боли при эякуляции или изменение полового влечения.
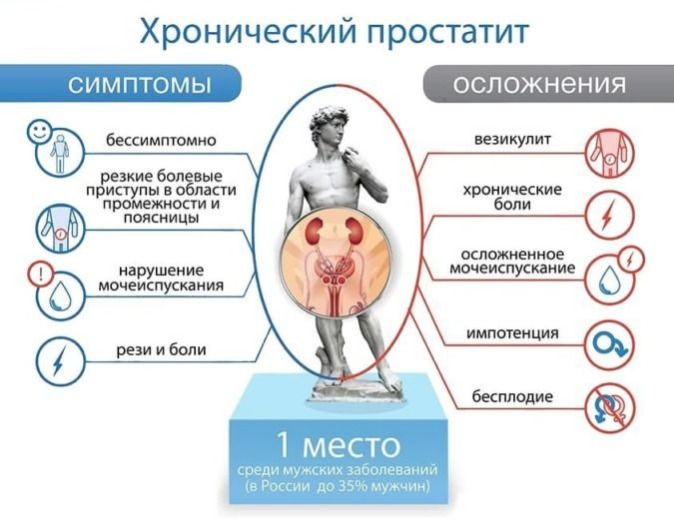
Признаки простатита могут различаться в зависимости от вида простатита — острого, хронического или бактериального. Острый простатит обычно характеризуется внезапным началом симптомов, включая высокую температуру, ощущение жжения при мочеиспускании и боль в пояснице. Хронический простатит может иметь менее явные симптомы и протекать более длительное время. Бактериальный простатит, как правило, вызывается бактериальной инфекцией и сопровождается высокой температурой и острыми симптомами.
Если у вас есть подозрение на простатит или если вы испытываете любые из описанных выше симптомов, важно незамедлительно обратиться к врачу. Диагностика простатита включает в себя медицинское обследование, физический осмотр, анализ мочи и крови, а также может включать ультразвуковое исследование предстательной железы. Раннее обнаружение и лечение простатита могут помочь предотвратить развитие осложнений и улучшить качество жизни.
Образ жизни и простатит: какие симптомы указывают на заболевание
Один из основных симптомов простатита – проблемы с мочеиспусканием. Человек может испытывать боли или жжение при мочеиспускании, частые наклоны к туалету, неполное опорожнение мочевого пузыря, а также возможное нарушение струи мочи или ее оседание.
Также простатит может сопровождаться болями и дискомфортом в области промежности, которые могут излучаться в крестец, поясницу, живот или паховую область. Эти боли могут быть интенсивными или слабыми, но могут присутствовать постоянно или возникать периодически. При физической активности или длительном сидении боль может усиливаться.
Мужчины с простатитом также могут испытывать проблемы с эрекцией и сексуальной функцией, такие как трудности с эрекцией, слабость эрекции, боли во время или после полового акта, ухудшение ощущения оргазма или отсутствие оргазма вовсе.
Кроме того, простатит может сопровождаться общими симптомами, такими как слабость, повышенная утомляемость, раздражительность, бессонница, нарушение аппетита или понижение массы тела.
Все эти симптомы могут указывать на возможное наличие простатита. Однако для окончательной диагностики и назначения лечения необходимо обратиться к врачу-урологу, который проведет нужное обследование и выявит причину описанных симптомов.
Важность ранней диагностики простатита
Как только появляются первые признаки простатита, такие как частое мочеиспускание, боли внизу живота или в области промежности, а также нарушение эрекции, необходимо обратиться к врачу. Профессионал сможет провести необходимое обследование и поставить точный диагноз.
Ранняя диагностика простатита позволит начать лечение на ранних стадиях заболевания, когда возможности его излечения значительно выше. Более того, ранняя диагностика поможет предотвратить развитие осложнений, которые могут быть связаны с простатитом, такими как аденома простаты, поликистоз яичников и даже неоплазмы.
Важно понимать, что самодиагностика и самолечение простатита – это не самый лучший вариант. При первых подозрениях на заболевание необходимо обратиться к специалисту-урологу, который проведет необходимое обследование и поставит диагноз. Чтобы сохранить свое здоровье и предотвратить возможные осложнения, не стоит откладывать поход к врачу.
Простатит: основные симптомы
Основными симптомами простатита являются:
- Боль и дискомфорт в области промежности и пояснице. Они могут быть различной интенсивности, от легкого недомогания до острой боли.
- Частое и болезненное мочеиспускание. Пациент может испытывать ощущение неоконченного акта мочеиспускания и ощущение жжения.
- Снижение половой функции. У мужчин с простатитом может наблюдаться эректильная дисфункция, предвременная эякуляция и снижение либидо.
- Повышенная температура тела. Обычно это связано с инфекционным характером простатита.
- Наличие крови в моче или сперме. Этот симптом может быть признаком более серьезных осложнений простатита.
Если у вас возникли подобные симптомы, необходимо как можно скорее обратиться к урологу или андрологу для диагностики и лечения простатита. Не стоит заниматься самолечением, так как это может привести к серьезным осложнениям и ухудшению состояния.
Боль и дискомфорт в области промежности
При простатите боль обычно возникает в области промежности, прямо за мошонкой. Это может быть ощущение тяжести, давления, жжения или покалывания. Боль может усиливаться при мочеиспускании, эякуляции или длительном сидении.
В некоторых случаях боль может распространяться на заднюю часть мочевого пузыря, прямую кишку или женское половое органы, что может вызывать дискомфорт и болезненные ощущения в этих областях.
Если вы чувствуете боль или дискомфорт в области промежности, особенно при мочеиспускании или эякуляции, рекомендуется обратиться к урологу или андрологу для профессионального диагноза и назначения правильного лечения.
Частое мочеиспускание
Пациенты с простатитом могут испытывать постоянное желание мочиться и ощущение неполного опорожнения мочевого пузыря даже после мочеиспускания. Часто мочеиспускание при простатите сопровождается болевыми ощущениями и дискомфортом в области промежности.
Частое мочеиспускание может негативно сказаться на качестве жизни пациента, ограничивая его активности и повышая уровень стресса. Поэтому важно обратиться к врачу при появлении таких симптомов, чтобы начать своевременное лечение и предотвратить развитие осложнений простатита.
Нарушение эрекции
Простатит может вызывать нарушение эрекции у мужчин. Это связано с тем, что воспаление простаты приводит к нарушению кровообращения в органах малого таза, включая половой член.
Когда простатит прогрессирует, он может вызывать жизненное увеличение простаты и сдавливание сосудов, отвечающих за эрекцию. Это может приводить к затруднениям в достижении и поддержании эрекции.
Нарушение эрекции также может быть связано с психологическим фактором. Больные простатитом часто чувствуют физические и эмоциональные ограничения, что может влиять на их уверенность в собственных сексуальных способностях и приводить к снижению либидо. Такие факторы как страх перед болевыми ощущениями, тревога или депрессия могут также сказаться на эрекции.
Если у вас возникли проблемы с эрекцией и вы заметили признаки простатита, важно обратиться к врачу для диагностики и лечения заболевания.
Методы диагностики простатита
1. Анамнез и физическое обследование.
Доктор может задать вам ряд вопросов о ваших симптомах, а также провести физическое обследование простаты. При обследовании доктор обычно вводит палец в вашу прямую кишку, чтобы оценить размер и состояние простаты.
2. Лабораторные исследования.
Для диагностики простатита могут потребоваться следующие лабораторные исследования:
- Анализ спермы. Используется для оценки качества спермы и выявления возможных инфекций.
- Кровные тесты. Включают общий анализ крови для оценки общего состояния организма и уровня простат-специфического антигена (ПСА).
3. Урография.
4. УЗИ простаты.
УЗИ простаты – неинвазивное исследование, которое позволяет изучить размеры, форму и структуру простаты, а также определить наличие опухоли или других изменений.
5. Биопсия простаты.
Биопсия простаты – проводится с целью исключить рак простаты. Во время процедуры берется небольшой образец ткани простаты для последующего исследования на наличие злокачественных клеток.
6. Кольпоскопия.
Кольпоскопия – исследование, позволяющее оценить состояние слизистой оболочки простаты и выявить возможные изменения, такие как гиперплазия или полипы.
7. Компьютерная и магнитно-резонансная томография (КТ и МРТ).
КТ и МРТ применяются для получения детальных изображений простаты и окружающих тканей, что позволяет определить наличие опухоли или других изменений.
8. Цистоскопия.
Цистоскопия – процедура, при которой мочевой пузырь и мочевые пути исследуются при помощи специального инструмента – цистоскопа. Это позволяет выявить возможные изменения в простате и предстательной железе.
Анализ крови на антиген простаты
Для проведения анализа на антиген простаты необходимо сдать обычную кровь из вены. Обычно результаты анализа готовы через несколько дней. Нормальный уровень PSA в крови обычно находится в диапазоне до 4,0 нанограммов на миллилитр крови. Если уровень PSA превышает эту норму, возможно есть причина для более глубокого обследования, так как это может свидетельствовать о наличии простатита или других заболеваний простаты.
Однако следует учесть, что повышение уровня PSA в крови не всегда указывает на наличие простатита. Некоторые другие факторы, такие как возраст, воспаление простаты, увеличение объема простаты или даже интенсивная физическая активность, также могут повысить уровень PSA.
При интерпретации результатов анализа на антиген простаты врач учитывает все факторы, включая возраст пациента, историю заболеваний и другие симптомы. Для более точной диагностики могут быть назначены дополнительные исследования, такие как ультразвуковое исследование простаты или биопсия простаты.
В целом, анализ крови на антиген простаты является важным методом диагностики простатита и других заболеваний простаты. Если у вас есть подозрение на простатит или вы имеете рисковые факторы, связанные с заболеваниями простаты, обратитесь к урологу для проведения соответствующей диагностики и назначения необходимого лечения.
УЗИ простаты
УЗИ простаты позволяет:
- Определить размеры и объем простаты;
- Визуализировать структуру простаты и выявить наличие уплотнений, кист, опухолей;
- Оценить состояние простатического уретры;
- Оценить протоки простаты;
- Выявить наличие остаточной мочи в мочевом пузыре;
- Определить наличие сосудистых аномалий, которые могут быть связаны с развитием простатита;
- Контролировать эффективность лечения заболевания.
УЗИ простаты проводится при помощи ультразвукового аппарата, который излучает высокочастотные звуковые волны и регистрирует отраженные от простаты звуки. Процедура безболезненна и не вызывает неприятных ощущений для пациента.
УЗИ простаты является важным этапом в диагностике простатита. Основными показаниями для проведения этой процедуры являются наличие характерных симптомов заболевания (боли в промежности, общая слабость, нарушение урологической функции), а также результаты предварительного анализа крови и мочи.
УЗИ простаты выполняется специалистом-урологом в условиях медицинского учреждения. При проведении исследования врач наносит на кожу живота специальный гель и при помощи датчика перемещает его по поверхности живота, чтобы получить изображение простаты на экране ультразвукового аппарата. Исследование занимает не более 15-20 минут.
Прямая ректальная пальпация простаты
При пальпации врач оценивает размер, форму и текстуру простаты. Нормальная простата имеет размеры около 3-4 сантиметров и имеет мягкую и эластичную структуру.
Во время процедуры пациент может испытывать неприятные ощущения или дискомфорт, но это временное и проходит сразу после окончания пальпации. Врач также может оценить наличие болезненных участков или уплотнений в простате, что может указывать на наличие воспалительного процесса.
Прямая ректальная пальпация простаты является важным методом диагностики простатита, но недостаточно достоверным. Для подтверждения диагноза может потребоваться дополнительные исследования, такие как анализ секрета простаты или ультразвуковое исследование.
Факторы риска развития простатита
| Фактор риска | Описание |
|---|---|
| Возраст | С возрастом риск развития простатита увеличивается. Чем старше мужчина, тем выше вероятность возникновения заболевания. |
| Сидячий образ жизни | Отсутствие физической активности может снизить кровоснабжение предстательной железы, что способствует развитию воспаления. |
| Некачественное питание | Неправильное питание, богатое жирной и острой пищей, может способствовать возникновению воспаления в предстательной железе. |
| Сексуальные инфекции | Наличие или ранее перенесенные сексуальные инфекции (гонорея, хламидиоз и др.) увеличивают риск развития простатита. |
| Снижение иммунитета | Ослабленный иммунитет может способствовать развитию воспаления в предстательной железе. |
| Нерегулярная половая жизнь | Нерегулярный половой контакт или длительная половая воздержанность могут повлиять на состояние предстательной железы и стать фактором риска простатита. |
Учитывая вышеуказанные факторы риска, важно поддерживать здоровый образ жизни, правильно питаться, следить за своими половыми контактами и регулярно проходить профилактические осмотры у врача для своевременного выявления и лечения простатита.
Сидячий образ жизни
Когда мы сидим, негативное давление на простату увеличивается, что может привести к нарушению микроциркуляции крови и накоплению токсических веществ в простатическом соке. При этом ухудшается работа мочевого пузыря, что способствует размножению патогенной микрофлоры в простате.
Для предотвращения развития простатита у мужчин, ведущим сидячий образ жизни, необходимо принимать регулярные перерывы для физической активности, делать гимнастику для простаты, избегать длительного сидения или использовать специальные сиденья с ортопедической поддержкой.
Стресс
Стресс может приносить вред не только психологически, но и физически. Длительное напряженное состояние может вызвать сосудистые спазмы, ухудшить кровообращение и нарушить функции предстательной железы. Кроме того, повышенный уровень стресса может привести к нарушению половой функции, что также увеличивает риск развития простатита.
Чтобы снизить воздействие стресса на организм и уменьшить риск простатита, необходимо регулярно проводить релаксационные процедуры, такие как медитация, йога или глубокое дыхание. Также рекомендуется практиковать физические упражнения, которые помогут снять напряжение и улучшить общее самочувствие.